I. TỔNG QUAN VỀ TRỰC KHUẨN GRAM ÂM ĐƯỜNG RUỘT TIẾT MEN ĐỀ KHÁNG CARBAPENEMS
1. Định nghĩa:
- Kháng sinh là hợp chất tiêu diệt hoặc kiềm hãm sự phát triển của vi khuẩn, từ đó giảm đáp ứng viêm gây ra bởi vi khuẩn. Kháng sinh có tác dụng khác nhau trên từng loại vi khuẩn, một số kháng sinh có tác dụng trên nhiều chủng vi khuẩn được gọi là kháng sinh phổ rộng, một số loại khác tác dụng trên một số chủng vi khuẩn nhất định được gọi là phổ hẹp.
- Trực khuẩn Gram âm đường ruột là một họ lớn của Trực khuẩn Gram âm bao gồm các tác nhân gây bệnh như Escherichia coli, Klebsiella spp., Enterobacter spp.,… và những vi khuẩn khác. Những tác nhân gây bệnh này thường hiện diện trong đường ruột con người và là một phần của hệ khuẩn ruột bình thường. Một số chúng là một trong những nguyên nhân thường gặp gây tiêu chảy hoặc nhiễm trùng tiểu. Những tác nhân này có thể xâm nhập vào máu gây nên những biến chứng nguy hiểm tính mạng.
- Trực khuẩn Gram âm đường ruột tiết men đề kháng Carbapenems (CRE) là những trực khuẩn Gram âm đường ruột đề kháng với kháng sinh Carbapenems (thường được xem như những kháng sinh lựa chọn cuối cùng để điều trị trực khuẩn Gram âm) (Ertapenem, Imipenem, Meropenem và Doripenem) có những men Carbapenemase (NDM, VIM, IMP, OXA-48, KPC và GES). Những men này phân huỷ những kháng sinh và ngăn chặn sự tác động của kháng sinh đó. Những men này được mã hoá trên các plasmid của vi khuẩn và có thể truyền từ vi khuẩn này sang vi khuẩn khác từ đó làm lan tràn tình trạng đề kháng từ đó tạo ra những siêu vi khuẩn đề kháng gần như mọi kháng sinh hiện có và tạo ra thách thức lớn cho việc điều trị.
2. Phân loại
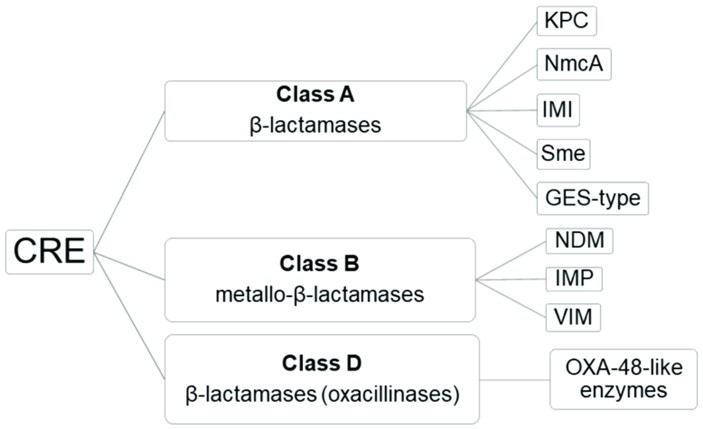
- CRE thường được chia theo cơ chế đề kháng dựa vào nhóm tiết men Carbapenemase. Men Carbapenemase đường chia làm 3 nhóm: A,B và D.
+ Nhóm A: bao gồm KPC (Klebsiella pneumoniae carbapenemase) and IMI (Imipenem-hydrolysing beta-lactamase). KPC là gene thường gặp nhất trong nhóm CRE.
+ Nhóm B: được xác định bởi cấu trúc metallo-beta-lactamases (MBL) bao gồm các nhánh NDM (New Delhi metallo-lactamase), IMP (Imipenem-resistant Pseudomonas) và VIM (Verona integron-encoded metallo-lactamase). Những men này thường thấy trên các plasmid của vi khuẩn à Có thể truyền gene lây lan cho những vi khuẩn khác.
+ Nhóm C: OXA khá tương tự với ESBLs à Một số trường hợp khó phân biệt. Trong đó OXA-48 là thường gặp nhất đặc biệt là ở Klebsiella pneumoniae.
3. Khi nào CRE gây hại cho chúng ta?
- Trong đa số trường hợp, CRE tồn tại thường không gây ra bất cứ vấn đề nào cho chúng ta và không cần phải điều trị. Một người có sự trú đóng của CRE được gọi là người lành mang trùng. Và chúng ta sẽ không biết được việc này trừ khi được xét nghiệm kiểm tra.
- Tuy nhiên, trường hợp khi vi khuẩn này xâm nhập vào không đúng nơi trú đóng thường trú của chúng, ví dụ như xâm nhập vào máu hoặc bàng quang, chúng sẽ là tác nhân gây bệnh đặc biệt với những bệnh nhân có hệ miễn dịch thấp/bị suy giảm.
- Các yếu tố nguy cơ
4. Con đường lây truyền trong môi trường bệnh viên, ai là người có nguy cơ?
- Những vi khuẩn đề kháng này có thể lây lan thông qua:
+ Từ người qua người, thông qua bàn tay hoặc da của nhân viên y tế, sinh viên thực tập, bệnh nhân khác hoặc người nhà chăm sóc cho các bệnh nhân, thông qua việc chạm vào người nhiễm hoặc có trú đóng vi khuẩn kháng thuốc
+ Từ việc chạm vào bề mặt phòng hoặc các vật dụng khác như trang thiết bị, chén bát hoặc những dụng cụ điện tử, bề mặt xung quanh bệnh nhân như giường bệnh, hoặc qua các vật dụng cá nhân hoặc dùng chung toilet có nhiễm vi khuẩn trên đó
- Tuy nhiên, những vi khuẩn đề kháng này không lây lan qua không khí hoặc hắt hơi hoặc ho.
- Đối tượng nguy cơ nhiễm: Là những người có hệ miễn dịch kém để có thể chống lại tác nhân nhiễm trùng. Ví dụ như:
+ Bệnh nhân ung thư
+ Bệnh nhân chạy thận mạn có đặt thông nối động-tĩnh mạch
+ Bệnh nhân nằm ICU có đặt nội khí quản.
+ Bệnh nhân ghép tạng
+ Bệnh nhân có vết thương mãn tính
+ Bệnh nhân có phẫu thuật mở ruột ra da.
II. ĐỐI TƯỢNG TẦM SOÁT VÀ PHƯƠNG THỨC TẦM SOÁT
1. Đối tượng tầm soát
- Hiện tại chưa có quy định chính thức về việc tầm soát CRE cho toàn bộ đối tượng bệnh nhân nội trú tại bênh viện Hùng Vương, tuy nhiên có thể gợi ý tầm soát trên có nhóm bệnh nhân sau để quản lý tốt hơn cho việc giám sát cách ly nhằm đảm bảo ngăn ngừa lan tràn vi khuẩn kháng thuốc và nhiễm trùng bệnh viện
+ Nằm chung phòng/có tiếp xúc với các bệnh nhân phân lập được tác nhân CRE trước đó.
+ Bệnh nhân được chuyển tuyến từ bệnh viện khác đến.
+ Tiền sử đã từng nhiễm/thường trú vi khuẩn CRE.
2. Phương thức tầm soát:
2.1. Tầm soát chủ động
- Mẫu bệnh phẩm thường sử dụng mẫu phết trực tràng (sử dụng que gòn lấy mẫu qua cơ thắt hậu môn 3-4cm) hoặc lấy mẫu phân. Khuyến cáo nên lấy thêm các vị trí khác nhằm tăng độ nhạy phát hiện (bẹn, vị trí chích vein,…)
- Mẫu bệnh phẩm sau đó được chuyển đến Khoa Xét nghiệm để thực hiện kiểm tra bằng một số phương pháp:
+ PCR phát hiện gene đề kháng
- Ưu điểm: phân biệt nhóm và gene đề kháng của vi khuẩn, thời gian trả kết quả nhanh (6-8h)
- Nhược điểm: chi phí cao
+ Tầm soát bằng đĩa thạch Chromogenic Carba:
- Ưu điểm: chi phí thấp
- Nhược điểm: thời gian trả kết quả lâu, không xác định được nhóm và gene của vi khuẩn đề kháng
+ Carba NP test:
- Ưu điểm: Chi phí thấp, thời gian trả kết quả nhanh
- Nhược điểm: Không xác định được nhóm và gene của vi khuẩn đề kháng.
2.2. Tầm soát khác
- Trường hợp bệnh nhân có triệu chứng nhiễm trùng, mẫu bệnh phẩm nuôi cấy (dịch lòng tử cung/dịch vết mổ/dịch ối) có thể được gửi đi nuôi cấy-định danh-kháng sinh đồ có thể phát hiện được bằng máy BD Phoenix M50 với 2 loại kết quả: NMIC/ID cho kết quả dương tính/âm tính với CRE, và NMIC+NID cho kết quả kèm phân nhóm được chủng CRE giúp định hướng cho việc điều trị.
III. QUẢN LÝ BỆNH NHÂN SAU TẦM SOÁT
1. Kết quả tầm soát dương tính:
- Sẽ tiến hành theo các bước sau:
+ Bước 1: Cách ly bệnh nhân nhằm hạn chế nguồn lây nhiễm, bệnh nhân được nằm phòng riêng, sử dụng toilet/vật dụng chăm sóc riêng.
+ Bước 2: Đánh giá tình trạng nhiễm trùng của bệnh nhân:
- Trường hợp bệnh nhân có triệu chứng nghi ngờ nhiễm khuẩn CRE: bệnh nhân sẽ được xét nghiệm bệnh phẩm theo triệu chứng nghi ngờ để thực hiện định danh-kháng sinh đồ để thực hiện điều trị. Hiện nay khuyến cáo nên thực hiện xác định gene của vi khuẩn nhằm điều trị bằng thuốc theo phác đồ. Đồng thời bệnh nhân sẽ được cách lý nhằm hạn chế nguồn lây nhiễm.
- Trường hợp bệnh nhân không có triệu chứng: Bệnh nhân là người lành mang trùng/Có trú đóng của vi khuẩn đề kháng
2. Kết quả tầm soát âm tính: Không áp dụng các biện pháp cách ly, điều trị và chăm sóc theo tình trạng bệnh nhân bằng phác đồ bệnh viện.
TÀI LIỆU THAM KHẢO
- Infectious Diseases Society of America 2023 Guidance on the Treatment of Antimicrobial Resistant Gram-Negative Infections
- Sy CL, Chen PY, Cheng CW, et al. Recommendations and guidelines for the treatment of infections due to multidrug resistant organisms. J Microbiol Immunol Infect. 2022;55(3):359-386. doi:10.1016/j.jmii.2022.02.001
- Carbapenemase-producing enterobacterales (CRE), King’s College Hospital.
Bài viết khác
- Lớp tiền sản (23-05-2017)
- Đăng ký trực tiếp theo số thứ tự tại bệnh viện (07-11-2022)
- Khám đặt hẹn - Khám chuyên gia (07-11-2022)
- Đón xem Radar Sản Phụ khoa kỳ 33: Tầm soát đái tháo đường - Ai và khi nào? (19-06-2025)
- Chuyển phôi tươi hay phôi trữ: Lựa chọn nào tối ưu khi làm IVF? (19-06-2025)


